Otyłość. Jak leczyć chorobę XXI wieku?
Otyłość to nie tylko określenie zbyt dużej masy ciała, lecz także poważna choroba, którą wpisano do Międzynarodowej Klasyfikacji Chorób ICD-11. Wymaga więc odpowiedniego, specjalistycznego leczenia. Możemy mówić o globalnej pandemii otyłości – szacuje się, że 39 proc. ludzi na świecie ma zbyt wysoką masę ciała, a 13 proc. to osoby z otyłością. Według Światowej Organizacji Zdrowia (WHO) rocznie z powodu otyłości umiera nawet 2,8 mln osób na świecie.
Według danych z 2019 r. 21 proc. Polaków zmagało się z otyłością. Odsetek ten rośnie z roku na rok, dla porównania w 2014 r. wynosił 17 proc. Problem otyłości dotyka zarówno kobiet, jak i mężczyzn w każdej grupie wiekowej, przy czym u mężczyzn występuje częściej. Najwyższy odsetek osób z otyłością występuje wśród osób po 65. roku życia – jest to odpowiednio 32 proc. dla kobiet i 36 proc. dla mężczyzn.
Czym jest otyłość?
Otyłość jest przewlekłą chorobą ogólnoustrojową, która wywołuje poważne powikłania zdrowotne i nie ustępuje samoistnie. Według WHO charakteryzuje się nieprawidłowym i/lub nadmiernym nagromadzeniem tłuszczu, mogącym niekorzystnie wpływać na zdrowie. Wynika z dodatniego bilansu energetycznego, co oznacza, że ilość energii dostarczanej w pożywieniu jest wyższa niż ilość energii zużywanej przez organizm.
Rozpoznanie otyłości
Do rozpoznania otyłości najczęściej stosuje się współczynnik masy ciała BMI (Body Mass Index). Wyraża on stosunek masy ciała (w kilogramach) do kwadratu wzrostu (w metrach).
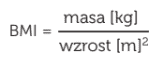
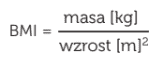
Interpretacja wskaźnika BMI jest następująca:
- poniżej 18,5 – niedowaga,
- 18,5–24,9 – prawidłowa masa ciała,
- 25,0–29,9 – nadwaga,
- 30,0–34,9 – otyłość I stopnia,
- 35,0–39,9 – otyłość II stopnia,
- powyżej 40 – otyłość III stopnia, inaczej otyłość olbrzymia.
Wskaźnik BMI jest prostą metodą oceny masy ciała, ale ma ograniczenia. Nie powinien być stosowany do diagnostyki nadwagi i otyłości u dzieci; w tym przypadku najlepiej korzystać z siatek centylowych. Ponadto u osób z mocno rozbudowaną tkanką mięśniową może prowadzić do błędnej interpretacji, ponieważ nie uwzględnia składu ciała. Wysoka masa może wynikać jedynie z masy mięśniowej i wtedy nie ma mowy o otyłości. Wyniki mogą być też zaburzone u osób mierzących więcej niż 190 cm i mniej niż 150 cm.
Otyłość można także rozpoznać przez zmierzenie obwodu talii. Obwód mierzy się w połowie odległości między dolnymi łukami żeber a górnymi krawędziami talerzy kości biodrowych. Otyłość rozpoznaje się przy obwodzie talii większym niż 80 cm u kobiet oraz większym niż 94 cm u mężczyzn w populacji europejskiej.
Wykorzystuje się także współczynnik WHR (Waist-Hip Ratio), który jest stosunkiem obwodu talii do obwodu bioder. O otyłości u kobiet świadczy wartość powyżej 0,8, a u mężczyzn – powyżej 1.
Innymi metodami pomiaru mogą być: pomiar grubości fałdu skórnego, pomiar gęstości ciała czy metoda impedancji bioelektrycznej.
Wyróżniamy dwa główne rodzaje otyłości – androidalną oraz gynoidalną. O otyłości androidalnej, nazywanej także otyłością trzewną lub typu jabłko, mówimy, gdy tkanka tłuszczowa gromadzi się w obrębie brzucha. Gdy tkanka tłuszczowa gromadzi się w okolicach ud i pośladków, mamy do czynienia z otyłością gynoidalną, typu gruszka. Bardziej niebezpieczna jest otyłość brzuszna.
Przyczyny otyłości
Wyróżniamy następujące grupy czynników powodujących otyłość:
- czynniki środowiskowe,
- czynniki psychologiczne
- emocjonalne,
- czynniki genetyczne,
- czynniki hormonalne, związane z przyjmowanymi lekami i inne.
Głównym powodem rozwoju otyłości jest jednak długotrwała nadwyżka energii dostarczanej w pożywieniu nad wydatkowaną podczas aktywności fizycznej i termogenezy.
Powikłania zdrowotne
Otyłość wiąże się z wieloma powikłaniami zdrowotnymi. Do najczęstszych konsekwencji otyłości należą:
- choroby serca i udary mózgu (w tym zawał, miażdżyca, nadciśnienie tętnicze i zaburzenia gospodarki lipidowej, takie jak hipercholesterolemia),
- cukrzyca typu 2,
- nowotwory,
- bezdech senny i inne problemy
- oddychaniem,
- choroba zwyrodnieniowa stawów,
- choroby wątroby i pęcherzyka żółciowego,
- przewlekły stan zapalny,
- zaburzenia hormonalne,
- przewlekły stres, zaburzenia nastroju, depresja.
Naukowcy w sumie wyróżniają nawet 200 powikłań zdrowotnych otyłości. Wszystkie obniżają jakość życia.
Leczenie
Otyłość wymaga odpowiedniego leczenia. Najczęściej uwaga lekarzy skupia się na takich powikłaniach, jak nadciśnienie tętnicze czy cukrzyca typu 2. Leczenie pierwotnej przyczyny, jaką jest otyłość, schodzi wtedy na dalszy plan.
Najlepsze efekty osiąga się przez kompleksową, wielopłaszczyznową terapię. Celem nadrzędnym leczenia jest poprawa jakości życia pacjenta. Terapia powinna być dopasowana do sytuacji i możliwości pacjenta. Powinna obejmować dietę, aktywność fizyczną, farmakoterapię, terapię behawioralną, a w szczególnych przypadkach – leczenie chirurgiczne.
Fundamentem terapii powinny być prawidłowa dieta i zmiana nawyków żywieniowych pacjenta. Ważne jest, aby dieta była poprawnie opracowana pod względem zawartości składników odżywczych, a pacjent miał odpowiednią wiedzę. Najbardziej kompetentnym specjalistą w tym zakresie jest dietetyk kliniczny. Wsparciem w zmianie nawyków żywieniowych jest przede wszystkim terapia behawioralna. Celem takiej terapii jest pozbycie się niewłaściwych nałogów i destrukcyjnych zachowań (podjadanie czy „zajadanie” smutków i stresów) oraz wypracowanie prawidłowych wzorców żywieniowych.
Kolejną składową leczenia otyłości powinna być aktywność fizyczna. W ramach profilaktyki dla każdego zaleca się 30–60 min wysiłku fizycznego dziennie. Dla osób z otyłością powinno się ten czas zwiększyć do 60–90 minut. Każdą formę terapii, w tym wysiłek fizyczny, należy konsultować z lekarzem, ponieważ przy ekstremalnej otyłości mogą istnieć przeciwwskazania.
Skutecznym uzupełnieniem diety i ruchu jest farmakoterapia. W Polsce dostępne są trzy leki wspierające redukcję masy ciała: orlistat, mysimba (połączenie naltreksonu i bupropionu) oraz liraglutyd. Każdy z tych leków jest dostępny wyłącznie na receptę. Leczenie farmakologiczne wprowadza się, gdy modyfikacja stylu życia (żywienie i aktywność fizyczna) nie przynosi oczekiwanych efektów. Narodowy Instytut Zdrowia zaleca włączenie leczenia farmakologicznego u pacjentów:
- z BMI 27,0–29,9 kg/m2 oraz chorobami współistniejącymi,
- z wartością BMI równą 30 kg/m2 lub większą.
Najskuteczniejszą metodą leczenia otyłości jest operacja bariatryczna. Do chirurgicznego leczenia otyłości mogą być zakwalifikowane przez NFZ osoby w wieku 18–60 lat z BMI ≥40 kg/m2 lub z BMI 35–40 kg/m2, u których otyłość współistnieje z chorobami, których przebieg może się poprawić po operacji bariatrycznej. Zalicza się do nich przede wszystkim cukrzycę, nadciśnienie tętnicze oraz zaburzenia gospodarki lipidowej. Operacje bariatryczne można podzielić na:
- zabiegi ograniczające możliwość przyjmowania pokarmów (operacje restrykcyjne) – zmniejszenie pojemności żołądka,
- operacje powodujące zmniejszenie wchłaniania przyjętych pokarmów (operacje wyłączające),
- operacje ograniczające możliwość przyjmowania pokarmów i powodujące zmniejszenie wchłaniania przyjętego pożywienia (operacje mieszane lub operacje restrykcyjno-wyłączające).
Operacja nie oznacza końca terapii, wymaga ona stosowania diety i innych zaleceń w celu uzyskania długofalowych efektów.
Istnieje schemat postępowania z pacjentami z nadwagą i otyłością opracowany przez Kolegium Lekarzy Rodzinnych w Polsce, Polskie Towarzystwo Medycyny Rodzinnej oraz Polskie Towarzystwo Badań nad Otyłością. Wygląda następująco:
- zmiana sposobu żywienia i nawyków żywieniowych, edukacja żywieniowa, zwiększona aktywność fizyczna oraz terapia behawioralna,
- równoczesne prowadzenie leczenia farmakologicznego i dalsza praca nad nawykami żywieniowymi,
- leczenie operacyjne (operacja bariatryczna), wprowadzenie diety pooperacyjnej oraz dalsza edukacja żywieniowa i odpowiednio dobrana aktywność fizyczna.
Leczenie otyłości wymaga czasu, środków finansowych oraz współpracy wielu specjalistów: lekarzy różnych specjalizacji, dietetyka, fizjoterapeuty, psychologa, a także wsparcia najbliższego otoczenia – rodziny.
Rola Podstawowej Opieki Zdrowotnej
Podstawowa Opieka Zdrowotna (POZ) jest fundamentem opieki zdrowotnej w Polsce. Lekarz rodzinny, który ma najczęstszy kontakt z pacjentami, odgrywa ważną rolę w promocji zdrowia w lokalnej społeczności. Długotrwałe relacje pozwalają obserwować zmiany w stanie zdrowia pacjentów, a więc również rozwój nadwagi i otyłości. Lekarz rodzinny powinien regularnie monitorować masę ciała swoich pacjentów i reagować w razie potrzeby. Wielu pacjentów może nie dostrzegać wzrostu masy swojego ciała, np. przez mechanizm wyparcia. Lekarze rodzinni najczęściej rozpoznają powikłania otyłości (cukrzyca typu 2, nadciśnienie tętnicze czy choroby układu sercowo-naczyniowego), a następnie prowadzą ich leczenie samodzielnie lub we współpracy z innymi specjalistami. Kluczowe jest, aby rozpoznawali i leczyli także otyłość samą w sobie, ponieważ bez leczenia pierwotnej przyczyny nie jest możliwe osiągnięcie zadowalających efektów leczenia powikłań.
Odpowiednie leczenie otyłości nie jest łatwe. Wynika to z wielu czynników. Z jednej strony – z powodu złożoności przyczyn rozwoju nadwagi i otyłości, braku odpowiedniej komunikacji lekarza z pacjentem, braku systemowego zaangażowania innych specjalistów (dietetyk kliniczny, bariatra, fizjoterapeuta, psycholog lub terapeuta) czy bagatelizowania w środowisku medycznym otyłości jako choroby wymagającej leczenia. Z drugiej strony – proces ten wymaga dużo czasu i pieniędzy. Przy niedoborze lekarzy rodzinnych i ograniczonym czasie wizyt jakość opieki zdrowotnej spada. Bariery te nie zwalniają lekarzy z obowiązku edukacji pacjenta w zakresie konsekwencji otyłości oraz z proponowania metod redukcji masy ciała. Jeśli zalecenia nie przyniosą oczekiwanych efektów, to lekarz POZ powinien skierować chorego do specjalisty doświadczonego w leczeniu otyłości.
Podsumowanie
Otyłość jest powszechną chorobą prowadzącą do poważnych konsekwencji zdrowotnych. Dlatego zapobieganie jej i leczenie powinno być jednym z priorytetów polskiego systemu ochrony zdrowia. Szczególnie że odsetek osób z otyłością od lat stale się zwiększa, co świadczy m.in. o niskiej efektywności dotychczas stosowanych metod.
Aby osiągnąć pożądane skutki, terapia musi przebiegać wielopłaszczyznowo i łączyć dietę, aktywność fizyczną, odpowiednią edukację i wsparcie psychologiczne, a w razie konieczności – także leczenie farmakologiczne i operacyjne. Terapia otyłości jest procesem długotrwałym, wymagającym zaangażowania pacjenta, jego najbliższego otoczenia i systemu ochrony zdrowia.
Do zwiększenia odpowiedniej dostępności leczenia otyłości przyczyni się usprawnienie Podstawowej Opieki Zdrowotnej. Potrzebna jest większa liczba lekarzy pierwszego kontaktu, a także specjalistów z zakresu bariatrii oraz dietetyków klinicznych. Kluczowym aspektem walki z otyłością jest edukacja społeczeństwa. Dlatego jak najwcześniej należy kształtować odpowiednie nawyki żywieniowe i styl życia.
Anna Krawczyk – studentka Warszawskiego Uniwersytetu Medycznego oraz Szkoły Głównej Handlowej w Warszawie. Członkini Młodych Menedżerów Medycyny przy Polskiej Federacji Szpitali. Działaczka na rzecz edukacji medycznej.
Partnerem projektu jest Novo Nordisk Pharma Sp. z o. o.


